Воспаление подкожной клетчатки на лице фото

Панникулит является прогрессирующим процессом воспаления подкожной клетчатки, что разрушает жировые клетки, они замещаются соединительной тканью, образуются узлы, инфильтраты и бляшки. При висцеральном типе болезни поражаются жировые клетки почек, печени, поджелудочной железы, жировая клетчатка сальника или области за брюшиной. Примерно в 50 % случаев патология принимает идиопатическую форму, которая преимущественно наблюдается у женщин 20-50 лет. Другие 50 % — вторичный панникулит, развивающийся на фоне системных и кожных болезней, иммунологических расстройств, влияния разного рода провоцирующих факторов (холод, некоторые лекарства). В основе формирования панникулита – дефект перекисного липидного окисления.

Причины появления
Такое воспаление подкожной клетчатки может быть вызвано разными бактериями (преимущественно стафилококками и стрептококками). В большинстве случаев развитие его происходит на нижних конечностях. Заболевание может появиться после грибкового поражения, травмы, дерматита, формирования язвы. Самые уязвимые участки кожи – те, которые имеют избыток жидкости (к примеру, при отеке). Также панникулит может появиться в зоне рубцов после операций.
На фото воспаление подкожной клетчатки сложно заметить.
Симптоматика панникулита
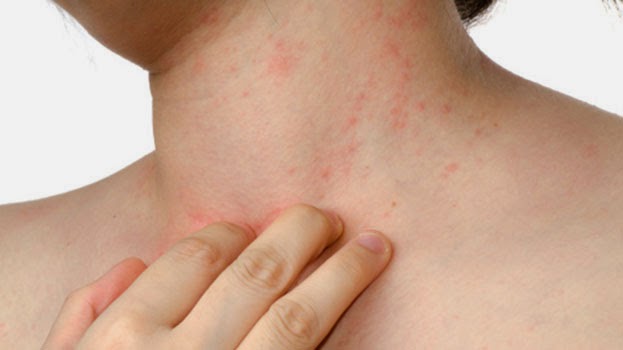
Главное проявление спонтанного панникулита – это узловые формирования, расположенные на различной глубине в подкожно-жировой клетчатке. Они обычно появляются на ногах и руках, редко – на животе, груди и лице.
После узлового разрушения остаются атрофированные очаги жировой клетчатки, имеющие форму круглых областей западения кожи. Узловой вариант отличается появлением типичных узлов в клетчатке под кожей размером от трех миллиметров до пяти сантиметров.
Покровы кожи над узлами могут окрашиваться в обычный цвет или быть ярко-розовыми. При бляшечном типе воспаления подкожной жировой клетчатки появляются отдельные узловые скопления, которые срастаются и формируют бугристые конгломераты.
Над такими образованиями кожа может быть бордово-синюшной, бордовой или розовой. В некоторых случаях узловые скопления распространяются полностью на клетчатку плеча, голени или бедра, сдавливая сосудистые и нервные пучки. Из-за этого появляется явная болезненность, развивается лимфостаз, конечности отекают.
Инфильтративный тип болезни проходит с расплавлением узлов и их конгломератов. В области узла или бляшки кожа ярко-красного или бордового цвета. Затем возникает флюктуация, которая свойственна абсцессам и флегмонам, однако при вскрытии узлов выделяется желтая маслянистая масса, а не гной. На месте раскрывшегося узла будет оставаться долго не заживающая язва.
При смешанном типе панникулита узловая форма переходит в бляшечную, затем – в инфильтративную. Такой вариант отмечается в редких случаях. В начале болезни могут быть повышение температуры, мышечные и суставные боли, тошнота, головные боли, общая слабость. При висцеральном типе заболевания происходит системное воспаление жировой клетчатки во всем организме человека с образованием специфических узлов в клетчатке за брюшиной и сальнике, панкреатита, гепатита и нефрита. Панникулит может продолжаться от двух-трех недель вплоть до нескольких лет.
Способы диагностики
Воспаление подкожной клетчатки, или панникулит, диагностируется на совместном осмотре дерматолога и нефролога, ревматолога, гастроэнтеролога. Применяются анализы мочи и крови, исследование ферментов панкреатина, проба Реберга, печеночные пробы. Определение узлов при панникулите висцерального типа происходит благодаря ультразвуковому исследованию брюшных органов и почек. Кровяной посев на стерильность способствует исключению септической направленности заболевания. Точный диагноз ставится после получения биопсии образования с гистологическим анализом.
Классификация
Существует первичная, спонтанная и вторичная формы воспаления подкожной клетчатки. Вторичным панникулитом являются:
- иммунологический панникулит – возникает часто при системных васкулитах;
- люпус-панникулит (волчаночный) – при глубоком поражении системной красной волчанкой;
- панникулит ферментативный – связан с влиянием панкреатических ферментов;
- панникулит пролиферативно-клеточный – при лимфоме, гистиоцитозе, лейкемии и т. д.;
- холодовой панникулит – местная форма, которая развивается как реакция на воздействие холодом;
- панникулит стероидный – появляется у детей после завершения кортикостероидного лечения;
- искусственный панникулит – вызван введением лекарственных средств;
- кристаллический панникулит – появляется при почечной недостаточности, подагре из-за отложения в клетчатке кальцификатов, уратов;
- наследственный панникулит, который обусловлен недостатком α1-антитрипсина.
По форме узлов выделяются узловой, бляшечный и инфильтративный типы болезни.

Действия пациента
Если появились первые признаки панникулита, нужно обратиться к врачу. Помимо прочего, следует при обнаружении новых симптомов прибегать к медицинской помощи (постоянный жар, сонливость, высокая усталость, образование волдырей и расширение области покраснения).
Особенности лечения
Способ лечения воспаления подкожной клетчатки определяется его течением и формой. При панникулите узловом хронического типа используют противовоспалительные нестероидные средства («Ибупрофен», «Диклофенак натрия»), антиоксиданты (витамины Е и С); обкалывают узловые формирования глюкокортикороидами. Эффективны еще и физиотерапевтические процедуры: фонофорез гидрокортизона, ультразвук, УВЧ, лазеротерапия, озокерит, магнитотерапия.
При бляшечном и инфильтративном типе подострое течение болезни отличается применением глюкокортикостероидов («Гидрокортизон» и «Преднизолон») и цитостатиков (препарат «Метотрексат»). Вторичные формы болезни лечатся терапией заболевания на фоне васкулита, подагры, панкреатита и красной системной волчанки.
От панникулита профилактической мерой является своевременная диагностика и терапия первичных патологий – бактериальной и грибковой инфекции, недостатка витамина Е.
Как проявляется воспаление подкожной клетчатки на ногах?
Целлюлит
Целлюлит, или гиноидная липодистрофия, обусловлен структурными изменениями жировой ткани, приводящими часто к сильному ухудшению кровяной микроциркуляции и застою лимфы. Не все специалисты считают заболеванием целлюлит, но настаивают на том, чтобы его можно было назвать косметическим дефектом.
Такое воспаление подкожной жировой клетчатки на фото представлено.

Преимущественно целлюлит возникает у женщин в итоге гормональных сбоев, которые периодически происходят: подростковый период, беременность. В некоторых случаях его появление способен спровоцировать прием контрацептивов гормонального типа. Большое значение принадлежит фактору наследственности и специфике рациона.
Как избавиться?
Липодистрофия ткани под кожей лечится обязательно комплексно. Для достижения успеха нужно питаться правильно, пить поливитамины, антиоксиданты. Очень важная часть лечения – спортивные занятия и активное дыхание.
Врачи советуют курс процедур для улучшения циркуляции крови и лимфы – биорезонансная стимуляция, массаж, прессо- и магнитотерапия. Жировые клетки становятся меньше после мезотерапии, ультразвука, электролиолиза и ультрафонофореза. Используют особые кремы против целлюлита.
Кожа человека состоит из эпидермиса, дермы и третьего слоя – состоящего из жировых клеток. Он выполняет роль терморегулятора и защищает от ударов внутренние органы. Воспаление подкожной клетчатки – явление, которое встречается довольно часто и приносит много неприятностей заболевшему человеку.
Гнойные воспаления кожи и подкожной клетчатки
Воспалительные процессы с накоплением гноя в подкожной клетчатке представлены несколькими формами. При всех патологиях наиболее частым возбудителем становится стафилококк. Инфекция развивается в случае, когда снижается целостность кожных покровов и общая иммунная сопротивляемость всего организма. Накопление большого количества бактерий также приводит к началу заболевания.
Фурункулы и фурункулез
Воспаление волосяного фолликула и расположенных рядом с ним тканей, сопровождающееся гнойным процессом, называют фурункулезом. Заболевание развивается вследствие травмирования кожи – появления трещин и ссадин, а также как осложнение сахарного диабета, после сильного переохлаждения, при авитаминозе.
В начале заболевания в районе волосяного мешочка под кожей формируется воспалительный инфильтрат, на ощупь напоминающий небольшой узелок. Участок над ним болит и припухает, приобретает красный оттенок. По мере вызревания инфильтрата начинается некроз ткани. Спустя 3–5 дней некротизированная кожа истончается настолько, что содержимое фурункула выходит наружу с фрагментами волоса. Ранка очищается от гноя и постепенно заживает. На ее месте остается светлый рубец.
В зависимости от расположения, фурункул (или сразу несколько при фурункулезе) может вызывать серьезное ухудшение общего состояния. Например, гнойные инфильтраты, появившиеся на лице в области носогубного треугольника, возле глаз часто становятся причиной воспаления мозговых оболочек, сепсиса. Эти заболевания протекают с высокой температурой (до 40 градусов), сильной отечностью, гипертонусом затылочных мышц.
Флегмона
Флегмона – разлитое воспаление подкожной клетчатки, вызываемое гноеродными микроорганизмами, которые попадают через раны (стрептококки, стафилококки, кишечная палочка и другие). Заболевание проявляется в виде нагноения, не имеющего капсулы. Из-за этого процесс очень быстро распространяется.
Основные жалобы людей с флегмоной – резкое повышение температуры до 39–40 градусов, озноб, растущая припухлость в пораженном месте. Во время прощупывания ощущается болезненность. В первое время инфильтрат чувствуется под пальцами, позже он «расползается».
Специалисты различают три типа флегмоны:
- серозная;
- гнойная;
- гнилостная.
Для лечения гнойной и гнилостной флегмоны применяют хирургические методы. В случае если процесс протекает в серозной форме, то наиболее эффективны консервативные методы терапии.
Карбункул
Карбункул – воспаление подкожно-жировой клетчатки, при котором поражаются инфекцией одновременно несколько волосяных фолликулов, находящихся рядом. Причина нагноения – стрептококковая или стафилококковая инфекция.
Крупный инфильтрат, образовавшийся в толще кожи, дает о себе знать такими симптомами:
- чувство, будто боль распирает изнутри;
- кожа становится натянутой;
- к воспаленному участку больно прикасаться.
Чаще всего карбункулы появляются на лице и задней части туловища – ягодицах, пояснице, в области лопаток и шеи. В месте, где развивается воспалительный процесс, кожа приобретает синюшный оттенок, становится горячей и очень болезненной. Проявляются симптомы общей интоксикации – высокая температура, рвота, головокружение, иногда доходящее до потери сознания.
После вызревания и некротизации ткани карбункул очищается от гноя. Поверхность кожи в воспаленном месте покрывается воронками с отверстиями, а позже – ранами с рыхлыми краями.
Лечение карбункула проводится методом вскрытия и дренирования гнойника. После операции перевязки делают дважды в сутки, одновременно санируя рану. Назначается курс антибиотикотерапии, средств для снятия интоксикации и боли. В обязательном порядке применяются общеукрепляющие препараты.
Абсцесс
Абсцессом называют гнойное воспаление кожи и подкожной клетчатки, при котором ткань некротизируется, а на ее месте образуется полость, наполненная гноем. Развивается процесс под кожей вследствие попадания инфекции – стрептококков, стафилококков, кишечной палочки и других патогенных микроорганизмов, вызывающих атипичное течение заболевания. Абсцесс имеет оболочку, которая отделяет зараженную ткань от здоровой.
Гнойное скопление, развивающееся в жировой ткани или другой, может иметь множество проявлений. В случае его локализации под кожей симптомы обычно такие;
- покраснение воспаленного места;
- болезненность во время пальпации;
- повышение температуры тела до 41 градуса;
- отсутствие аппетита.
Абсцесс – заболевание, которое лечится хирургическими методами – открытым и закрытым. В первом случае врачом делается небольшой надрез на коже, через который вводится трубка для оттока гноя и промывки воспаленного участка подкожной жировой клетчатки. Во втором – абсцесс полностью вскрывают, вставляют дренажи, затем ежедневно делают перевязки и санацию прооперированного участка. В тяжелых случаях, когда абсцесс грозит перерасти в сепсис, применяют антибиотики, дезинтоксикационные средства.
Рожистое воспаление
Рожа – болезнь кожи, вызванная бета-гемолитическими стрептококками. Развитию инфекции способствует:
- травмирование кожи;
- сахарный диабет и другие заболевания, вызывающие ломкость сосудов;
- длительное воздействие пыли, копоти, химических веществ на кожу;
- снижение иммунной защиты организма;
- хронические заболевания;
- дефицит витаминов.
Рожистое воспаление проявляется уже через сутки после инфицирования. В пораженных местах начинается зуд и жжение кожи, воспаление быстро распространяется по телу. В течение суток появляются и другие симптомы:
- температура достигает отметки в 40 градусов;
- появляется ломота в мышцах, головная боль;
- сильная лихорадка сопровождается тошнотой и рвотой;
- кожа становится крайне болезненной, приобретает красный цвет.
Участки воспаления покрываются пузырьками, наполненными сукровицей или гноем, которые затем преобразуются в пустулы. Края пораженного участка имеют характерную форму, напоминающую языки огня.
Лечение проводится в амбулаторных условиях. Применяются антибиотики, которые необходимо принимать от 7 до 10 дней. Также терапевт или хирург прописывает противовоспалительные, жаропонижающие препараты. Для снятия интоксикации рекомендуют употреблять большое количество жидкости.
Воспаления подкожной жировой клетчатки
Воспалительные процессы, развивающиеся в жировой ткани, специалисты называют панникулитами. Патологию связывают с изменением структуры перегородок между клетками либо затрагивающими дольки подкожной клетчатки.
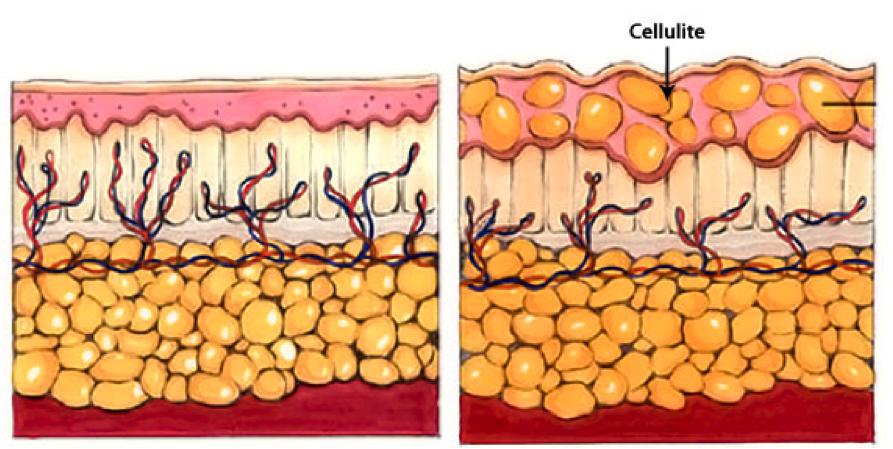
Гиноидная липодистрофия, больше известная под названием целлюлит, связана со структурными изменениями в жировой ткани, которые приводят к значительному ухудшению микроциркуляции крови и застою лимфы. Далеко не все врачи считают целлюлит заболеванием, а настаивают на том, чтобы называть его косметическим недостатком.
Целлюлит чаще всего появляется у женщин вследствие гормональных сбоев, происходящих на разных этапах жизни – в подростковом возрасте, во время вынашивания беременности. Иногда спровоцировать его появление может прием гормональных контрацептивов. Большую роль играет наследственный фактор и особенности питания.
В зависимости от стадии целлюлит проявляется по-разному:
- происходит застой жидкости в жировой ткани;
- ухудшается циркуляция крови и лимфы, твердеют коллагеновые волокна между клетками;
- формируются узелки небольшого размера, которые придают коже вид апельсиновой корки;
- увеличивается количество узелков, появляется их болезненность во время прикосновения.
На третьей и четвертой стадии целлюлит начинает не только портить внешний вид, но и доставляет физическое беспокойство. Кожа приобретает синеватый оттенок, на ней образуются впадинки, меняется температура. Также ослабляется мышечная ткань, страдают нервные окончания. Из-за компрессии пережимаются крупные сосуды (особенно вены на ногах), что приводит к появлению варикоза, и более мелкие, расположенные под кожей – на ее поверхности проступает сеточка из капилляров.
Подкожное воспаление – липодистрофия жировой ткани лечится комплексно. Чтобы добиться успеха необходимо правильно питаться, принимать поливитаминные препараты, антиоксиданты. Важная составляющая терапии – активное движение, занятия спортом.
Специалисты рекомендуют курс процедур, улучшающих циркуляцию лимфы и крови – массаж, биорезонансную стимуляцию, магнито- и прессотерапию, специальные обертывания. Размеры жировых клеток уменьшаются после применения ультрафонофореза, электролиполиза, ультразвука и мезотерапии. Применяются специальные антицеллюлитные кремы.
Панникулит — прогрессирующее поражение подкожной жировой клетчатки воспалительного характера, приводящее к разрушению жировых клеток и замещению их соединительной тканью с образованием узлов, бляшек или инфильтратов. При висцеральной форме панникулита происходит поражение жировых клеток печени, поджелудочной железы, почек, жировой клетчатки сальника или забрюшинной области. Диагностика заболевания основана на клинике и данных гистологического исследования. Лечение панникулита зависит от его формы.
Общие сведения
Примерно половина случаев панникулита приходится на спонтанную (идиопатическую) форму заболевания, которая чаще встречается у женщин в возрасте от 20 до 50 лет. Остальные 50% — это случаи вторичного панникулита, развивающегося на фоне системных и кожных заболеваний, иммунологических нарушений, действия различных провоцирующих факторов (холод, некоторые медикаменты). Известно, что в основе развития панникулита лежит нарушение перекисного окисления жиров. Но, несмотря на многочисленные исследования в области этиологии и патогенеза этого заболевания, дерматология до сих пор не имеет четкого представления о механизме его возникновения.

Панникулит
Классификация панникулита
В классификации панникулита выделяют первичную или спонтанную форму заболевания (панникулит Вебера-Крисчена) и вторичную. К вторичному панникулиту относятся:
- иммунологический — нередко наблюдается на фоне системных васкулитов, у детей может быть вариантом течения узловатой эритемы;
- волчаночный (люпус-панникулит) — развивается при глубокой форме системной красной волчанки, характеризуется сочетанием симптомов панникулита с кожными проявлениями, типичными для дискоидной волчанки;
- ферментативный — связан с воздействием панкреатических ферментов, уровень которых в крови повышается при панкреатите;
- пролиферативно-клеточный — возникает при лейкемии, лимфоме, гистиоцитозе и др.
- холодовой — локальная форма панникулита, развивающаяся в ответ на сильное холодовое воздействие, проявляется плотными розовыми узлами, которые проходят в течение 2-3 недель;
- стероидный — может возникать у детей в течение 1-2 недель после окончания общего лечения кортикостероидами, характеризуется самопроизвольным излечением и не требует терапии;
- искусственный — связан с введением некоторых медикаментозных препаратов;
- кристаллический — развивается при подагре и почечной недостаточности в связи с отложением в подкожной клетчатке уратов и кальцификатов, а также при отложении кристаллов после инъекций пентазоцина или менеридина;
- панникулит, связанный с дефицитом α1-антитрипсина (ингибитора α-протеазы), — наследственное заболевание, сопровождающееся системными проявлениями: васкулитами, геморрагиями, панкреатитом, гепатитом, нефритом.
По форме образующихся при панникулите узлов различают узловой, инфильтративный и бляшечный варианты заболевания.
Симптомы панникулита
Основным проявлением спонтанного панникулита являются узловые образования, расположенные в подкожно-жировой клетчатке на различной глубине. Чаще всего они появляются на ногах и руках, реже — в области живота, груди или на лице. После разрешения узлов панникулита остаются очаги атрофии жировой клетчатки, которые выглядят как округлые участки западения кожи.
Узловой вариант панникулита характеризуется появлением в подкожной клетчатке типичных отдельно расположенных узлов размером от 3-4 мм до 5 см. Кожа над узлами может иметь окраску от обычной до ярко-розовой.
Бляшечный вариант панникулита представляет собой отдельные скопления узлов, которые, срастаясь, образуют бугристые конгломераты. Цвет кожи над такими образованиями бывает розовый, бардовый или бардово-синюшний. В некоторых случаях конгломераты узлов распространяются на всю клетчатку голени, плеча или бедра, сдавливая при этом сосудистые и нервные пучки, что обуславливает выраженную болезненность и отек конечности, приводит к лимфостазу.
Инфильтративный вариант панникулита протекает с расплавлением узлов или их конгломератов. При этом в области узла или бляшки, как правило, ярко красного или бардового оттенка, появляется флюктуация, типичная для абсцесса или флегмоны. Однако при вскрытии узлов из них выходит не гной, а маслянистая масса желтого цвета. На месте вскрывшегося узла образуется длительно не заживающее изъязвление.
Смешанный вариант панникулита — встречается редко и представляет собой переход узловой формы в бляшечную, а затем в инфильтративную.
Изменения со стороны подкожной жировой клетчатки в случае спонтанного панникулита могут не сопровождаться нарушением общего состояния пациента. Но чаще в начале заболевания наблюдается симптоматика, схожая с проявлениями острых инфекций (ОРВИ, гриппа, кори, краснухи и др): головная боль, общая слабость, повышение температуры, артралгии, боли в мышцах, тошнота.
Висцеральная форма панникулита характеризуется системным поражением жировых клеток по всему организму с развитием панкреатита, гепатита, нефрита, образованием характерных узлов в забрюшинной клетчатке и сальнике.
По своему течению панникулит может быть острым, подострым и рецидивирующим, длиться от 2-3 недель до нескольких лет. Острая форма панникулита характеризуется выраженным изменением общего состояния с высокой температурой, миалгиями, болями в суставах, нарушением функции почек и печени. Несмотря на проводимое лечение, состояние пациента прогрессивно ухудшается, изредка бывают непродолжительные ремиссии, но в течение года заболевание заканчивается летальным исходом.
Подострое течение панникулита более сглаженное. Для него типично нарушение общего состояния, лихорадка, изменения функциональных проб печени, резистентность к проводимому лечению. Наиболее благоприятно рецидивирующее или хроническое течение панникулита. При этом рецидивы заболевания протекают не тяжело, часто без изменения общего самочувствия и чередуются с длительными ремиссиями.
Диагностика панникулита
Диагностику панникулита дерматолог проводит совместно с ревматологом, нефрологом и гастроэнтерологом. Пациенту назначают биохимический анализ крови и мочи, печеночные пробы, исследование панкреатических ферментов, пробу Реберга. Выявление узлов висцерального панникулита осуществляют с помощью УЗИ органов брюшной полости, УЗИ почек. поджелудочной железы и УЗИ печени. Посев крови на стерильность позволяет исключить септический характер заболевания. Для дифференцировки инфильтративного варианта панникулита от абсцесса проводят бактериологическое исследование отделяемого вскрывшегося узла.
Точный диагноз панникулита устанавливают по результатам биопсии узла. При гистологическом исследовании выявляют воспалительную инфильтрацию, некроз жировых клеток и их замещение соединительной тканью. Диагностика волчаночного панникулита основана на данных иммунологических исследований: определение антинуклеарного фактора, антител к ds-ДНК, комплемента С3 и С4, антител к SS-A и др.
Дифференциальную диагностику панникулита проводят с узловатой эритемой, липомой, олеогранулемой, инсулиновой липодистрофией при сахарном диабете, актиномикозом, индуративным туберкулезом.
Лечение панникулита
Терапия панникулита проводится комплексно в зависимости от его формы и течения. Для лечения узлового панникулита с хроническим течением назначают нестероидные противовоспалительные (напроксен, диклофенак) и антиоксиданты (витамин Е, аскорбиновая кислота), проводят обкалывание единичных узловых образований глюкокортикоидами. Эффективны физиопроцедуры: УВЧ, фонофорез гидрокортизона, магнитотерапия, озокерит, ультразвук, лазеротерапия.
При бляшечной и инфильтративной форме, подостром течении панникулита применяют глюкокортикостероиды (гидрокортизон, преднизолон) и цитостатики (циклофосфан, метотрексат). Для улучшения функции печени целесообразно назначение гепатопротекторов. Лечение вторичных форм панникулита обязательно включает терапию фонового заболевания: панкреатита, СКВ, васкулита, подагры.
